Аритмия при беременности, которая возникла в первый раз у женщины, не имеющей до этого проблем со здоровьем, свидетельствует о нарушении функций нервно-мышечного аппарата. Это происходит под воздействием гормональных изменений в организме или может быть вызвано другими причинами. В любом случае необходимо обследоваться, чтобы выяснить форму аритмии и ее причины.
При наличии этой проблемы до беременности женщину должен постоянно наблюдать врач. Он составляет план обследования ее и подбирает оптимальный вид родоразрешения. Будущая мать должна находиться в условиях стационара на протяжении длительного времени.
Что такое аритмия
Сердце сокращается под воздействием электрических импульсов более ста тысяч раз в сутки. Эти импульсы генерируют и проводят специальные клетки. Благодаря этому процессу сердце ритмично сокращается и поддерживает работу организма.
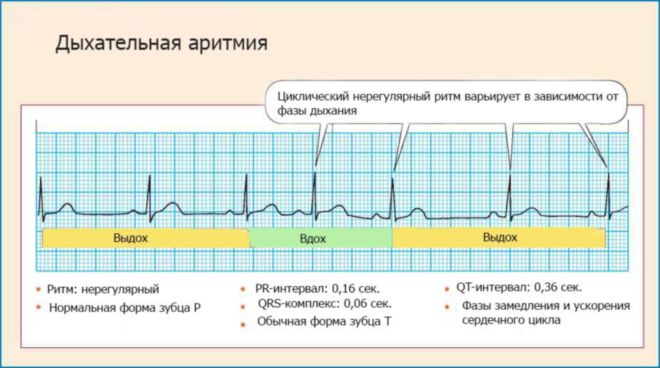
Аритмией называют нарушения проводимости и ритма органа. При этом меняется частота и сила сокращений сердца. Могут наблюдаться преждевременные, внеочередные сокращений или меняется последовательность сокращения желудочков и предсердий.
Аритмия может возникать по самым разным причинам, но она всегда свидетельствует о сбое в работе сердца. Поэтому ее нельзя оставлять без внимания. Особенно если проблема возникла в период вынашивания ребенка.
Почему возникает
Аритмия во время беременности не всегда свидетельствует о патологии.
Риску развития нарушений в больше степени подвержены женщины:
- с пороками сердца;
- перенесшие оперативные вмешательства на органе;
- с врожденными патологиями проводящей системы, при которых повышается тонус симпатического отдела и перегружается вегетативная нервная система.
В большинстве случаев, если нет никаких проблем со здоровьем, сбои ритма сердца возникают вследствие:
- нарушений работы желудочно-кишечного тракта;
- сбоев в функциях нервной и эндокринной систем;
- патологий верхних дыхательных путей;
- нарушения обменных процессов в организме;
- чрезмерных физических и эмоциональных нагрузок;
- употребления большого количества жареной, жирной и высококалорийной пищи;
- злоупотребления жидкостью. Она накапливается в организме и перегружает работу сердца;
- употребления спиртных напитков и курения во время вынашивания плода;
- анемии;
- тяжелой формы токсикоза, беспокоящей на протяжении всей беременности.
Виды, симптомы и лечение
Аритмия имеет разные виды. Их отличие в частоте ударов, местах расположения в органе патологического очага. В тяжелых случаях нарушение ритма представляет серьезную опасность для жизни женщины и ребенка. С развитием плода риск осложнений повышается, поэтому необходимо лечение.
Экстрасистолия
Аритмия у беременных женщин может протекать в виде экстрасистолии.
 В нормальном состоянии все импульсы, вызывающие сокращения сердца, генерируются в синусовом узле. Это обеспечивает слаженную работу желудочков и предсердий.
В нормальном состоянии все импульсы, вызывающие сокращения сердца, генерируются в синусовом узле. Это обеспечивает слаженную работу желудочков и предсердий.
Но под влиянием патологических процессов формируются экстрасистолы в определенных участках органа в связи с повышением электрической активности клеток. Различают единичные и групповые импульсы.
При первых проявлениях необходимо пройти обследование. Экстрасистолия не сопровождается яркими проявлениями, но большинство пациентов отмечают наличие:
- перебоев в работе сердца;
- ощущения замирания органа;
- болезненных ощущений в грудной клетке;
- головокружений.
При аритмии, вызванной вредными привычками, чтобы стабилизировать работу сердца, необходимо составить правильный режим, употреблять полезную пищу, ежедневно гулять на воздухе пешком, избегать тревог и полностью отказаться от пагубных пристрастий.
При экстрасистолах, которые диагностировали во время прохождения электрокардиографии, назначают дополнительное обследование, чтобы исключить наличие врожденных или приобретенных пороков, ревмокардита, кардиомиопатии, ишемических поражений миокарда.
В зависимости от заболевания проведут лечение. Применение антиаритмических препаратов разрешено, только если существует вероятность нарушения нормального ритма и развития фибрилляции.
Назначить такое лечение могут по показаниям ЭКГ, в ходе исследования определяют фракцию выброса крови в аорту. Если показатели не выше 40%, то необходимы адреноблокаторы.
Синусовая аритмия
При этом промежутки между сокращениями миокарда неодинаковы и чередуются неправильно. Это приводит к периодическим замедлениям и ускорениям работы сердца. Развитие синусовой аритмии у беременных может быть связано с:
- перестройкой основных систем;
- тяжелыми патологиями инфекционного происхождения;
- нарушениями функций вегетативной нервной системы;
- сильным увеличением массы тела, что приводит к повышению нагрузки на сердце.
Будущая мать в таком состоянии может ощущать:
- Чувство биения сердца и его замирание.
- Одышку.
- Потемнение в глазах.
- Внезапные обмороки.
 Выраженные формы требуют серьезного лечения. Такая аритмия при беременности на ранних сроках не лечится антиаритмическими препаратами. Женщина должна строго следовать рекомендациям врача.
Выраженные формы требуют серьезного лечения. Такая аритмия при беременности на ранних сроках не лечится антиаритмическими препаратами. Женщина должна строго следовать рекомендациям врача.
Чтобы улучшить самочувствие, необходимо привести в норму массу тела, принимать витаминные комплексы, вести умеренно активный образ жизни.
Важно каждый день делать зарядку, гулять на свежем воздухе. Полезна йога.
Мерцательная аритмия
Это серьезное нарушение ритма сердца, при котором от предсердий к желудочкам доходят не все импульсы. Это сопровождается изменением частоты и ритма. Проблема может проявляться в форме трепетания, при котором ЧСС может превышать 300 ударов, мерцания. Сердце в этом случае бьется хаотично и чаще, чем при трепетании.
Беременная может ощущать периодические приступы или страдать от аритмии постоянно. Женщина испытывает головокружения, тремор тела, тревоги и страх, может терять сознание. Известны также случаи бессимптомного течения.
Лечить эту патологию нужно очень срочно, так как она может стать причиной формирования тромбов, вызывающих легочную эмболию, тромбоз сосудов мозга и коронарных артерий. Чтобы стабилизировать ритм, предпринимают такие меры:
- Парентерально струнным методом вводят Новокаинамид.
- Проводят радиочастотную абляцию с обеспечением защиты эмбриона.
- Электроимпульсную терапию.
Вариант лечения подбирают в индивидуальном порядке.
Пароксизмальная тахикардия
Аритмия при беременности на поздних сроках возникает в виде пароксизмальной тахикардии. Она может развиваться независимо от заболеваний сердца. Приступы могут появляться несколько раз на протяжении суток. Они длятся от нескольких секунд до трех дней.
 В случае длительного течения пароксизмальной тахикардии повышается тонус матки и возможен выкидыш.
В случае длительного течения пароксизмальной тахикардии повышается тонус матки и возможен выкидыш.
Во время приступа внезапно учащается пульс до 150 ударов, кружится голова, ощущается дискомфорт в грудной клетке, возникает слабость.
Если имеются патологии миокарда, то к основным симптомам присоединяется тошнота с рвотой.
Для устранения приступа, если нет патологий сердечно-сосудистой системы, применяют успокоительные препараты в виде настойки валерианы. Если этот медикамент не помогает, то прибегают к Пропранололу.
При патологиях сердца, чтобы нормализовать сокращения, применяют сердечные гликозиды. Если наблюдается снижение артериального давления, внутримышечно вводят Новокаинамид.
Синдром Вольфа-Паркинсона-Уайта
Патология развивается у беременных, имеющих в анамнезе болезни сердца. В этом случае наблюдают проявления пароксизмальной тахикардии и других аритмий. При сочетании болезни с трепетанием предсердий возрастает вероятность фибрилляции желудочков и летального исхода.
 Синдром не сопровождается специфическими симптомами, поэтому выявить его можно на электрокардиограмме.
Синдром не сопровождается специфическими симптомами, поэтому выявить его можно на электрокардиограмме.
Проблема не представляет опасности для жизни в большинстве случаев, но важно контролировать свое состояние и наблюдаться у врача, так как в случае гормонального сбоя ситуация может резко ухудшиться.
Терапия назначается при наличии аритмии. При наджелудочковой тахикардии вводят Новокаинамид. В тяжелых случаях применяют электроимпульсную терапию.
Если лечение не дает результата, то необходима имплантация искусственного водителя ритма.
Блокады у беременных
Прохождение импульсов происходит по нервным волокнам. Но при некоторых воспалениях, сопровождающихся некрозом тканей, слаженная регуляция нарушается, что приводит к развитию блокад.
Опасность представляют патологии второй и третьей степени тяжести. Они сопровождаются головокружением и потерей сознания.
Чтобы восстановить нормальный ритм, нужна установка кардиостимулятора. С его помощью можно улучшить прогноз для жизни матери и плода.
Естественным путем родить ребенка женщина не сможет, так как сердце не выдержит нагрузки. Поэтому проводят кесарево сечение.
Лечат аритмии в условиях стационара, так как реакцию организма предсказать нельзя.
Нарушение ритма у ребенка
Аритмия у плода вызывается заболеваниями или нарушениями обмена веществ.
 Проблема может иметь доброкачественный характер и злокачественный, при котором развивается сердечная недостаточность.
Проблема может иметь доброкачественный характер и злокачественный, при котором развивается сердечная недостаточность.
Может наблюдаться замедление сокращений в результате анемии, низкого давления у матери, передавливания пуповины, то есть, недостаточного поступления кислорода.
Чтобы избежать этой проблемы, необходимо:
- Отказаться от сна в положении лежа на спине. Это снимет компрессию полой вены.
- Соблюдать специальную витаминизированную диету.
- Заниматься легкой физкультурой на воздухе и каждый день гулять пешком.
- Обязательно наблюдаться у врача.
Вызвать аритмию у плода могут внутриутробные инфекции, хромосомные нарушения, анемия, гипоксия. Своевременная диагностика и правильное лечение позволят устранить проблему в течение первого года жизни.
Определить патологию у ребенка могут с помощью:
- ультразвукового исследования;
- аускультации;
- кардиотокографии;
- эхокардиографии.
Прослушать работу сердца с помощью УЗИ можно уже на восьмой неделе беременности. Чтобы обнаружить патологии в строении сердца, применяют четырехкамерную проекцию. Женщина также должна пройти эхокардиографию, чтобы исследовать ток крови в отделах органа ребенка.
На 20-й неделе прослушать, как бьется сердце, могут и через пластиковую трубочку. Это помогает также выявить, насколько правильно расположен плод.
Кардиотокография позволяет оценить состояние сосудов матки и ребенка и выявить отклонения в развитии.
Подобные проблемы у малыша не всегда говорят о серьезных патологиях. Часто состояние нормализуется само по себе. Но женщина должна находиться под наблюдением врачей.




До беременности страдала аритмией. Обследование показало, что все из-за вегето-сосудистой дистонии. Сейчас состояние начало ухудшаться, приступы беспокоят почти каждый день, хотя беременность только 20 недель. В женской консультации отправили к терапевту, который посмотрел, послушал и сказал, что отклонений не видит. Вот теперь осталась одна с этой проблемой. Буду искать более квалифицированных врачей.
С беременностью усилилась аритмия. Сначала ее признаки отсутствовали, но со временем ситуация ухудшилась. Неделе на 20 симптомы усилились, появилось головокружение, слабость. Мне назначили ЭКГ, УЗИ и мониторинг по Холтеру. От врачей я поняла, что в период вынашивания ребенка это нормальное явление, но есть нормы, превышать которые не стоит.
Всю беременность страдала экстрасистолической аритмией. Но я ее не чувствовала, только выявила с помощью ЭКГ. При этом обнаружили также кардиомиодистрофию. Кардиолог назначит магний В6 и внутримышечные инъекции кокарбоксилазы. Перед родами проводили электрокардиограмму. Все показатели были в норме. Родила без осложнений, но со вторым ребенком такая же история, теперь прохожу повторно все обследования.