Наджелудочковая тахикардия является состоянием, при котором резкими приступами увеличивается частота сокращений сердца. Патологический очаг, заставляющий миокард сокращаться, располагается над желудочками. Нарушение может стать причиной сердечной недостаточности, поэтому необходимо провести лечение. Терапия заключается в применении лекарственных препаратов, хирургических методик, диеты и правильного образа жизни.
Особенности состояния, формы
Наджелудочковая или суправентрикулярная тахикардия — это менее опасный вид аритмии, чем желудочковая. Она реже приводит к внезапной остановке сердца, но риск все же есть.
Нарушение чаще встречается у женщин, чем у мужчин. Развитию проблемы больше подвержены люди в возрасте от 60 лет. Но известны случаи патологии и в молодом. Чаще всего это связано с врожденными нарушениями в развитии сердечно-сосудистой системы.
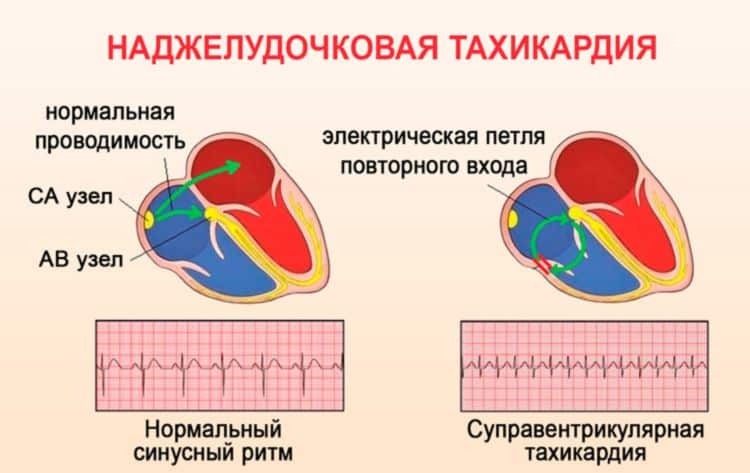
При этой проблеме возбуждение отдельных мышечных клеток в органе происходит в разное время и биение учащается. Пульс может достигать 120 ударов в минуту. Предсердия и желудочки в этом случае сокращаются неправильно.
Для наджелудочковой тахикардии характерна локализация изменений в мышечной ткани предсердий или атриовентрикулярном узле.
Существует несколько механизмов развития заболевания:
- Ускоряется выработка импульсов в синусовом узле. Если генерация в синоатриальном узле происходит с частотой в 90 ударов и больше, то сердце будет сокращаться правильно, но в ускоренном темпе. Так развивается синусовая тахикардия. ЧСС при этом достигает 120 ударов в минуту.
- Угнетается или полностью прекращается функционирование синусового узла. Это сопровождается активизацией атипичных клеток, которые играют роль генератора импульсов. Такие клетки называют эктопическими, в здоровом сердце они неактивны. Они вырабатывают слишком много импульсов, заставляя орган сокращаться быстрее. Клетки вырабатывают предсердный ритм, поэтому этот вид тахикардии называют предсердным.
- Нарушается работа атриовентрикулярного соединения. Ускоренная генерация импульсов по этой причине наблюдается редко, но все же может быть.
По частоте возникновения приступов выделяют:
- Пароксизмальную тахикардию. При этом приступы возникают неожиданно и быстро прекращаются. Сердце в этом случае может биться с частотой от 140 до 250 ударов в минуту. При пароксизме длительностью больше 30 секунд говорят об устойчивой тахикардии. При меньшей продолжительности приступа она будет неустойчивой.
- Хронической. Пациент не замечает, в какой именно момент сердце начало биться чаще. Также нет четкого окончания приступа. Иногда в таком состоянии человек находится в течение нескольких лет. Тахикардия может прерываться эпизодами нормального ритма.
Даже если приступ прервался стабильным сердцебиением, это не значит, что необходимости в лечении нет. Тахикардия может обрести хроническую форму.
По каким причинам возникает
Тахикардия может быть следствием патологических процессов в сердце или возникать под влиянием внешних факторов. В целом выделяют такие причины нарушения и учащения ритма:
- Сбои в сердечной деятельности. Тахикардия возникает при вегетососудистой и нейроциркуляторной дистонии. При этих патологиях симпато-адреналовая система работает с большой активностью и в сочетании с повышением автоматизма проводящей системы вызывает пароксизмы.
- Патологические состояния эндокринной системы. При тиреотоксикозе вырабатывается больше гормонов, чем необходимо. Они поступают в кровь и стимулируют работу сердечной мышцы. Это происходит и при феохромоцитоме.
- Нарушения обмена веществ. Если на протяжении длительного времени человек страдает от анемии, тяжелой формы почечной или печеночной недостаточности, соблюдает строгую диету и не употребляет достаточного количества белка, это негативно отражается на работе сердца и вызывает миокардиодистрофию. При ней истощается мышечная ткань органа.
- Органические болезни сердца и сосудов. У детей тахикардия может быть вызвана врожденными пороками органа. Также нарушение возникает вследствие дилатационной кардиомиопатии, острого инфаркта миокарда, при котором гибнут кардиомиоциты, ишемии, миокардита.
- Малых аномалий в развитии органа. Тахикардия возможна при пролапсе митрального клапана, наличии дополнительной хорды в левом желудочке и других аномалиях. Они могут оказывать аритмогенное действие и становятся причиной аритмии у детей и взрослых.
- Генетические нарушения. Сердце работает неправильно при синдроме Вольфа-Паркинсона-Уайта. При этом во внутриутробном периоде в области между желудочками и предсердием образуется дополнительный пучок, через который проходят импульсы, что создает все условия для развития тахикардии.
 Также существуют дополнительные факторы, способные вызвать учащение ритма. К ним относят чрезмерную физическую активность, эмоциональные перенапряжения, злоупотребление напитками, содержащими спирт или кофеин, курение.
Также существуют дополнительные факторы, способные вызвать учащение ритма. К ним относят чрезмерную физическую активность, эмоциональные перенапряжения, злоупотребление напитками, содержащими спирт или кофеин, курение.
Развитие тахикардии наблюдают у женщин во время беременности. Все причины до конца не определены. Но считается, что способствует этому повышение уровня гормонов в крови.
В спокойном состоянии у беременной женщины сердце бьется нормально, но при нагрузках сокращение учащается.
Симптомы
Чаще всего наблюдается пароксизмальная суправентрикулярная тахикардия. Этот вид отличается яркими проявлениями. Начало приступа происходит внезапно. Сердце бьется с частотой около 150 ударов. Перед этим замечаются перебои в работе органа.
Приступы имеют разную продолжительность. У одних тахикардия продолжается в течение нескольких минут, а других беспокоят много дней. Состояние может нормализоваться и без медицинской помощи.
Учащение сердцебиения сопровождается вегетативными симптомами:
- ознобом и дрожью;
- потливостью;
- чувством нехватки воздуха;
- покраснением и побледнением кожного покрова.
Если человек страдает тяжелой формой порока сердца, или начался приступ инфаркта, то он может потерять сознание. Также наблюдается значительное снижение давления в артериях и развитие аритмогенного шока.
При функциональных нарушениях без серьезных кардиологических патологий и у людей молодого возраста тахикардия сопровождается небольшой слабостью и головокружением, а также перебоями в работе сердца.
Первая помощь при приступе
В большинстве случаев для купирования состояния достаточно медикаментозных средств. Срочная медицинская помощь необходима людям с тяжелыми сердечными патологиями.
 Что стабилизировать работу сердца, применяют введение в вену Верапамила, Новокаинамида, Кордарона или Аденозинтрифосфата. Также дают таблетку Анаприлина. Эти мероприятия осуществляют в догоспитальном периоде.
Что стабилизировать работу сердца, применяют введение в вену Верапамила, Новокаинамида, Кордарона или Аденозинтрифосфата. Также дают таблетку Анаприлина. Эти мероприятия осуществляют в догоспитальном периоде.
До того как приедет скорая помощь, если это не первый приступ и известно, что у человека наджелудочковая тахикардия, ему рекомендуют прибегать к вагусным пробам. Также можно натужиться и задержать на несколько секунд дыхание или осуществить надавливание на глазные яблоки в течение нескольких минут.
Облегчение наступит, если опустить лицо в холодную воду, покашлять сидя на корточках. Эти приемы возбудят блуждающий нерв или вагус, что позволить снизить частоту сокращений сердца.
Методы диагностики
При признаках тахикардии необходимо обратиться к врачу и пройти обследование. Диагноз ставится на основании результатов:
- Физикального осмотра, во время которого осматривают кожный покров, измеряют давление в артериях, выслушивают тоны и шумы в сердце, определяют частоту ритма.
- Общего анализа крови и мочи. Эти исследования позволяют выявить сопутствующие заболевания.
- Биохимического анализа крови. В его ходе определяют, сколько в ней глюкозы, холестерина, калия и других элементов.
- Электрокардиографии. Наджелудочковая тахикардия на ЭКГ видна очень хорошо. Это один из основных методов диагностики болезни.
- Суточного мониторирования кардиограммы. К больному прикрепляют аппарат, который он носит целый день. На протяжении суток устройство фиксирует пароксизмы, работу сердца в разное время дня, нарушения ритма.
- Чреспищеводной стимуляции сердца. Она необходима для выявления механизма развития тахикардии, а также фиксирует редкие приступы, которые не удалось обнаружить на ЭКГ.
- Электрофизиологического исследования сердца. С применением электродов и регистрационной аппаратуры записывают биологические импульсы и определяют, необходимо ли применить оперативное лечение болезни.
- Эхокардиографии. Она позволяет оценить состояние всех участков сердца.
После изучения результатов применяют решение по поводу метода устранения проблемы.
Лечение
Для устранения приступов тахикардии применяют медикаментозную терапию. Если оно не дало результатов, то прибегают к хирургическому лечению.
Применяют такие препараты:
- Для предупреждения развития приступа используют противоаритмические средства. Они способствуют восстановлению нормального ритма сокращений сердца. Выбором подходящего средства занимается врач с учетом наличия сопутствующих заболеваний и общего состояния организма пациента.
- Для устранения приступа. В этом случае в вену вводят антиаритмические препараты и выполняют электроимпульсное воздействие. При этом используют электрические импульсы, начиная с низкого разряда, который постепенно увеличивают.
К хирургическому лечению прибегают при наличии показаний в виде:
- частых приступов тахикардии и плохой их переносимости;
- сохранения учащенного биения сердца при употреблении антиаритмических препаратов;
- риска для жизни в случае потери сознания;
- ситуаций, когда нежелательно принимать медикамент, например, в молодом возрасте пациента.
В качестве хирургических методов лечения применяют радиочастотную абляцию. Через прокол в артерии вводят катетер и направляют радиочастоты к источнику аритмии. Под воздействием высоких температур он разрушается, и работа сердца стабилизируется.
Осложнения и последствия
Наджелудочковая тахикардия опасна вероятностью развития тромбоэмболии легочной артерии, ишемического инсульта, внезапной смерти, сердечной недостаточности, отека легких и аритмогенного шока. Недостаточность может возникнуть в случае продолжительного течения заболевания на протяжении многих лет.
 В случае осложненного пароксизма пациента нужно срочно госпитализировать.
В случае осложненного пароксизма пациента нужно срочно госпитализировать.
Прогноз при таком заболевании в основном благоприятный, но риск определенных осложнений существует. От внезапной смерти с таким диагнозом погибают 2% людей.
Последствия зависят от стадии развития заболевания, приведшего к тахикардии. Риск осложнений может оценить врач после детального обследования.
Методы профилактики
Чтобы избежать развития тахикардии, необходимо своевременно лечить патологии, которые сопровождаются такими нарушениями. Например:
- ишемическую болезнь, при которой сердце недостаточно снабжается кровью, можно предотвратить благодаря рациональному питанию, умеренным нагрузкам, отказу от спиртных напитков и курения;
- миокардит предотвращают теми же мерами, что и остальные сердечные заболевания.
Наджелудочковую тахикардию можно предупредить с помощью:
- Исключения чрезмерных психоэмоциональных нагрузок. Следует избегать стрессов, конфликтных ситуаций.
- Отказа от вредных привычек.
- Умеренной физической активности.
- Рационального и сбалансированного питания. Важно отказаться от жареного, жирного, соли, ввести в рацион больше овощей и фруктов.
- Контроля массы тела и уровня глюкозы в крови.
В случае наследственной предрасположенности к патологии необходимо периодически проходить обследование, чтобы вовремя обнаружить развитие нарушений и остановить процесс.