Болезни сердца – основная причина преждевременной смертности наряду с авариями и онкологическими заболеваниями. Ишемическая болезнь сердца становится все более распространенной из-за нахождения людей в постоянном стрессе и из-за неправильного питания, статичного образа жизни. Наряду с ИБС на здоровье людей отражается рост числа кардиомиопатий. Это состояние представляет собой патологию миокарда, не вызванную опухолевыми или воспалительными процессами.
Ишемическая кардиомиопатия – наиболее часто встречающаяся форма патологии, вызванная недостаточным снабжением сердечной мышцы кислородом.
Понятие
Считается, что заболевание чаще всего поражает мужчин среднего возраста. По Международной классификации болезней это заболевание принято считать вариантом хронически протекающей ишемической болезни сердца.
Ишемическая кардиомиопатия – это патологическое состояние сердечной мышцы, которое вызывается недостатком кислорода и поражением миоцитов. Эти клетки могут «работать» без кислорода, но в этом случае получаемой ими энергии недостаточно для полноценного функционирования миокарда. В результате происходит расширение сердечных камер с утолщением их стенки.
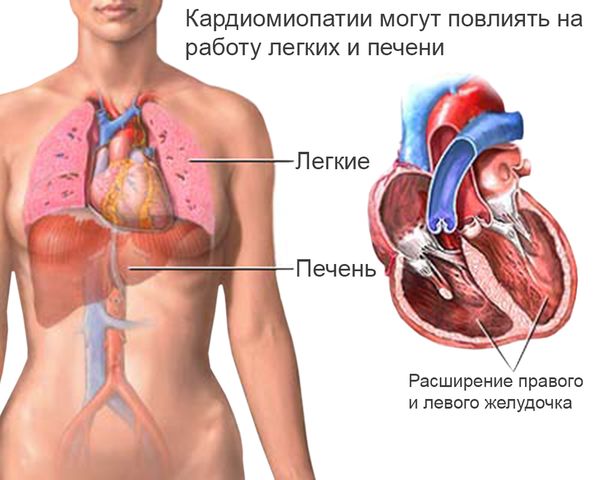
Увеличение размеров сердца (кардиомегалия) бывает двух типов:
- Симметричное, при котором увеличены обе камеры сердца.
- Асимметричное, при котором увеличивается только одна камера. Чаще всего процесс затрагивает левую сердечную камеру.
Статистические данные указывают, что чаще всего заболевание выявляется у мужчин в возрастном периоде между 45 и 55 годами. Женщины намного реже страдают от этой формы болезни сердца. В основном она встречается в менопаузе, а также у женщин, которые длительное время принимают оральные контрацептивы или излишне злоупотребляют курением.
Причины
Единого мнения о причинах развития патологии у медиков всего мира пока что нет, но однозначно известно, что ИБС и ишемическая кардиомиопатия неразрывно связаны. Это заболевание признано формой ишемии, которая провоцируется атеросклерозом сердечных артерий. Из-за неправильного питания и образа жизни, нарушения обмена веществ на стенках сосудов образуются специфические атеросклеротические бляшки, в основном состоящие из «плохого» холестерина.
Просвет сосудов значительно сужается, и движение крови становится ограниченным. Клетки сердечной мышцы не получают достаточного количества кислорода и питательных веществ, возникает сердечная недостаточность, а затем и мелкие очаги некроза миокарда, что со временем может стать причиной инфаркта и смерти больного.
Причинами, которые способны «запустить» процесс развития кардиомиопатии, могут быть следующими:
- отягощенная наследственность;
- образ жизни с низкой подвижностью;
- ожирение, переедание, заболевания, вызывающие повышение количества липидов в крови;
- артериальная гипертензия;
- болезни щитовидной железы;
- проблемы с функционированием коры надпочечников;
- в последние годы отмечается, что причиной возникновения ишемической кардиомиопатии, ИБС и сердечной недостаточности становится идиопатический фиброзирующий альвеолит.

При наличии подобных проблем со здоровьем возникают следующие явления:
- недостаточное снабжение миокарда кислородом (гипоксия);
- нарушения в работе сократительного механизма сердечной мышцы;
- повреждения и разрушения миофибрилл в мышце сердца;
- гипертрофические изменения миокарда;
- изменение размеров сердечных камер, желудочков (ремоделирование).
Болезнь на начальных стадиях может проходить незамеченной, но она самостоятельно не проходит, а постоянно прогрессирует, что может привести к серьезным проблемам со здоровьем сердечно-сосудистой системы, а в конечном итоге – к инфаркту с тяжелейшими последствиями, вплоть до летального исхода.
Классификация
Все кардиомиопатии делятся на первичные и вторичные.
Первичные заболевания делятся на группы:
- Врожденные, которые появляются в период внутриутробного развития, в основном из-за курения матери, употребления алкоголя и лекарств, стрессов и переживаний, неправильного или недостаточного питания.
- Приобретенные, возникающие после воздействия токсинов, нарушения обмена веществ или вирусов.
- Смешанные, сочетающие оба типа негативного воздействия.
Вторичные патологии вызываются следующими заболеваниями или состояниями:
 влияние некоторых лекарственных средств, включая химиотерапию;
влияние некоторых лекарственных средств, включая химиотерапию;- алкоголизм;
- эндокринные заболевания, провоцирующие нарушения работы миокарда;
- ожирение;
- заболевания желудочно-кишечного тракта;
- нарушения питания;
- сахарный диабет;
- применение суровых продолжительных диет, приводящих к острой нехватке витаминов и питательных веществ;
- негативное воздействие на клеточном уровне (излучение, токсины, яды и так далее).
Первичная кардиомиопатия делится на виды:
- дилатационная или ишемическая;
- гипертрофическая;
- рестриктивная;
- аритмогенная дисплазия.
Вторичные заболевания бывают следующих типов:
- алкоголическая;
- диабетическая;
- тиреотоксическая (связанная с патологиями щитовидной железы);
- стрессовая.
Ишемическую форму болезни называют застойной из-за наличия плохого кровоснабжения.
Симптоматика
Основные признаки могут проявляться, когда заболевание прогрессирует:
- стенокардия;
- частый неритмичный пульс;
- боли в груди, чувство сдавливания;
- усталость, быстрая утомляемость;
- головные боли;
- головокружения и потеря сознания;
- продуктивная форма кашля (с мокротой);
- нарушения сна;
- отеки нижних конечностей или разлитые, по всему телу;
- ожирение разной степени.
 Также больные страдают от склонности к образованию тромбов, приступов диспноэ (одышки) в ночное время и при физических нагрузках, утраты аппетита и болей в правом подреберье.
Также больные страдают от склонности к образованию тромбов, приступов диспноэ (одышки) в ночное время и при физических нагрузках, утраты аппетита и болей в правом подреберье.
Приступы могут появляться достаточно редко, так что больные часто забывают о них и не обращаются к врачу. Если сделать это, как можно раньше, можно избавить себя от крайне опасных осложнений и даже смерти от инфаркта. Участившиеся приступы – это угрожающий симптом, требующий немедленного принятия решения и начала лечения.
Методы диагностики
Основные критерии диагностики ишемической кардиомиопатии следующие:
- Внешний осмотр кардиологом. При нем врач обращает внимание на наличие следующих признаков заболевания: неровный и учащенный сердечный ритм, увеличение левой границы сердца в сторону подмышки, хрипы разного типа в легких при прослушивании, систолический шум в верхушке сердца, который объясняется относительной недостаточностью митрального клапана левого желудочка, отеки нижней части ног.
- ЭКГ. На нем выявляются электролитные изменения в миокарде, мерцательная аритмия, блокада ножек пучка Гиса, нарушение атриовентрикулярной проводимости, в редких случаях – желудочковые экстрасистолы.
- Рентгенография. Она позволяет обнаружить атеросклеротические изменения аорты: увеличение ее диаметра, уплотнение стенок, кальцинирование устья и другие симптомы.
- Коронарография может выявить множественные следы тромбоза в сосудах.
При обследовании выявляются такие признаки:
- наличие инфаркта миокарда в анамнезе;
- симптомы, характерные для проявлений стенокардии;
- стеноз венечных артерий;
- диффузный тип кардиосклероза;
- при ишемической форме тромбозы выявляются реже, чем при дилатационной кардиомиопатии.
Дополнительно врач может назначить прохождение УЗИ сердца, допплерографии, магнитно-резонансной томографии и сдачу различных анализов.
Лечение
На ранних стадиях лечение ишемической кардиомиопатии способно прекратить дальнейшее разрушение клеток миокарда и прогрессирование болезни. Воздействовать на заболевание необходимо комплексно. Для этого используют следующие методы:
 Медикаментозное лечение, включающее в себя прием бета-адреноблокаторов (Карведилол, Метапролол и других), ингибиторов АПФ (Капотен, Каптоприл), антиаритмических препаратов, сердечных гликозидов (Амиодарон, Дигоксин), мочегонных средств (Фуросемид, Спиронолактон), непрямых антикоагулянтов при наличии тромбоза.
Медикаментозное лечение, включающее в себя прием бета-адреноблокаторов (Карведилол, Метапролол и других), ингибиторов АПФ (Капотен, Каптоприл), антиаритмических препаратов, сердечных гликозидов (Амиодарон, Дигоксин), мочегонных средств (Фуросемид, Спиронолактон), непрямых антикоагулянтов при наличии тромбоза.- Специальное питание, применяющееся при наличии атеросклеротических изменений, контроль уровня липидов.
- Ограничение физических и психологических нагрузок, избегание стрессов.
- Достаточный отдых и длительный сон.
При соблюдении правильного лечения и врачебных рекомендаций процесс деградации клеток миокарда удается затормозить и предотвратить прогрессирование заболевания.
На более развитых стадиях заболевания может потребоваться применение хирургического вмешательства. С этой целью используют аорто-коронарное шунтирование. Оно способно заметно улучшить поступление крови и кислорода к сердечной мышце.
В критических, запущенных состояниях больному необходима пересадка сердца.
Возможные осложнения и прогноз
Ишемическая кардиомиопатия – это основная причина смерти больных с различными сердечно-сосудистыми проблемами. Она может стать причиной развития следующих потенциально смертельных заболеваний:
- аритмия;
- острая и хроническая сердечная недостаточность;
- инфаркт миокарда;
- отек легких;
- тромбоз.
Каждое из таких осложнений угрожает больному тяжелыми последствиями для здоровья и несет ощутимый риск летального исхода. При раннем обращении за диагностикой и назначением соответствующего лечения таких тяжких последствий удается избежать.
Однако заболевание не проходит бесследно, так как рубцовая деформация сердца не восстанавливается. Очень важно вовремя остановить процесс, пока он не зашел слишком далеко.