Реноваскулярная гипертензия развивается в результате нарушения кровотока в почечных артериях в результате гипертонии. Это заболевание требует срочной медицинской помощи, так как осложнения могут быть очень серьезными.
Причины патологии
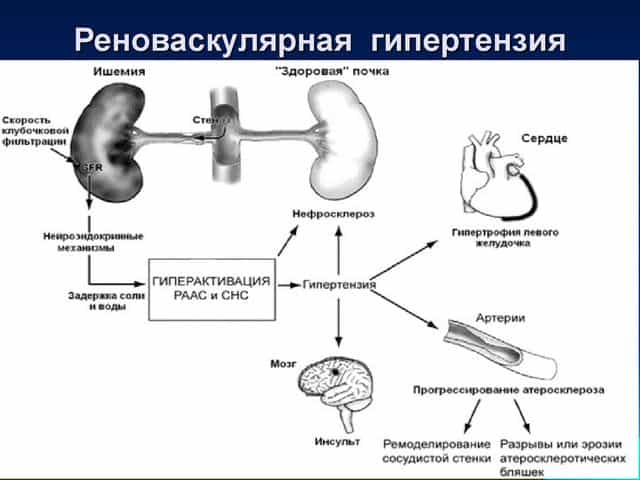
Реноваскулярная гипертензия возникает, когда повышенное давление сочетается с нарушением поступления крови к одной из почек. Это самое распространенное осложнение гипертонической болезни и хронических патологий почек. Ухудшение проходимости почечной артерии сопровождается выработкой ренина, фермента, который повышает давление крови в сосудах.
Если степень стеноза составляет 75%, то значительно повышается нагрузка на сердце. При наличии тяжелых физических нагрузок отклонения заметны и при меньшем сужении.
Специалисты установили, что почечная гипертензия развивается в результате:
- атеросклеротического поражения артерий. Патология чаще поражает мужчин в возрасте после 40 лет;
- фибромускулярной дисплазии. Заболевание сопровождается развитием стеноза почечных сосудов. Патология поражает молодых людей до 35 лет. Женщины страдают от этой проблемы чаще, чем мужчины. Есть предположение, что дисплазия является врожденной;
- болезни Такаясу. Относится к аутоиммунным заболеваниям, сопровождающимся аллергическим воспалением. Патологический процесс сопровождается некрозом соединительной ткани, гиперплазией артериальных стенок и полным уничтожением кровеносного сосуда;
- панартериита аорты и ее ветвей. Болезнь может распространяться и на почечную артерию. В основном проблему диагностируют у девушек до 20 лет. Она может спровоцировать почечную недостаточность;
- сдавливания артерий почек. Если возле сосуда находится опухоль, гематома, аневризма, киста или наблюдаются аномалии в развитии почек, то он сдавливается, что приводит к недостаточности почечного кровообращения.
Факторами риска, способствующими развитию нефрогенной гипертензии, являются:
- повышенное давление в артериях;
- вредные привычки;
- сахарный диабет;
- повышенное содержание холестерина в крови;
- пожилой возраст.
У определенного процента пациентов отмечается генетическая предрасположенность к заболеванию. Генетики считают, что вызывать реноваскулярную гипертензию могут мутации гена а1-антитрипсина.
Поэтому при заболеваниях почек и гипертонии необходимо регулярно проходить обследование.
Клинические проявления
Почечная гипертензия проявляется в зависимости от причины, вызвавшей нарушения:
- Если это фибромускулярная дисплазия, то первые проявления можно заметить еще в молодом и детском возрасте.
- Атеросклеротическое повреждение артерий почек приводит к резкому усугублению течения артериальной гипертензии у пожилых людей.
Для патологии характерно тяжелое злокачественное течение, при котором развивается гипертрофия сердечной мышцы и левого желудочка, и ретинопатия, которая не устраняется комплексным антигипертензивным лечением.
Больные пожилого возраста, у которых наблюдается двусторонний стеноз сосудов почек, страдают от рецидивирующих приступов отеков легких по причине декомпенсационных нарушений функций сердца.
 Патологические изменения в почках наблюдаются под влиянием атеросклероза. При этом можно заметить ухудшение фильтрационных способностей почек, но в анализе мочи они выражены незначительно: наблюдается небольшое повышение уровня белка в моче, но изменений осадка нет.
Патологические изменения в почках наблюдаются под влиянием атеросклероза. При этом можно заметить ухудшение фильтрационных способностей почек, но в анализе мочи они выражены незначительно: наблюдается небольшое повышение уровня белка в моче, но изменений осадка нет.
Повышенное содержание азотистых продуктов обмена в крови, которые должны выводить почки, наводит на подозрение о развитии атеросклеротического стеноза в сосудах почек.
Если диагностирована фибромускулярная дисплазия, то нарушения работы почек можно заметить, когда болезнь находится на поздних стадиях развития. Эта проблема еще называется «вазоренальная гипертензия». Механизм развития проблемы связан с нарушением кровотока в магистральных почечных сосудах, не сопровождающимся поражением паренхимы и мочевыводящих путей.
Конкретными признаками болезни являются:
- спазм сосудов головного мозга, сопровождающийся тяжестью и болью в голове, головокружением, шумом в ушах;
- сужение сосудов сердца. При этом беспокоит одышка, удушье, аритмия, боль в груди;
- повышение выработки альдостерона и нарушение кровообращения в почках. Возникает чувство тяжести в области поясницы, нарушается чувствительность кожи, усиливается выработка мочи, появляются судороги как признак выведения кальция из организма.
Когда гипертензия обретает злокачественную форму, присоединяется и другая симптоматика в виде:
- Слабости и физического истощения.
- Тошноты и рвотных позывов.
- Бледности кожных покровов.
- Потери аппетита.
- Отеков конечностей.
Показатели давления в этом случае будут постоянно повышенными и будут больше 240/160 мм рт. ст. У пациентов, страдающих этой патологией, развиваются опасные нарушения:
- отслаивается сетчатка, что нарушает зрение и может стать причиной слепоты;
- недостаточность левого желудочка и инфаркт миокарда;
- энцефалопатия головного мозга;
- почечная недостаточность.
Излечение возможно в случае восстановления кровообращения в почках.
Диагностика патологии
Реноваскулярная гипертензия диагностируется по таким признакам:
- Патология развивается у молодежи или людей среднего возраста.
- Наблюдается стабильное повышение показателей АД. Между систолическим и диастолическим давлением разница незначительная.
- Гипотензивные препараты не дают результата на фоне патологий почечных артерий.
Для подтверждения диагноза проводят:
- Ультразвуковое исследование, КТ, рентгенографию, в ходе которых определяют размеры почек, так как участки, которые питают суженые артерии, значительно уменьшаются в размерах.
- Радиоизотопную ренографию. Она необходима для оценки и сравнения функций обеих почек.
- Ангиографию сосудов почек. Процедуру проводят с помощью контрастного вещества, которое вводят в сосуд и определяют расположение холестериновой бляшки, тромба и степень сужения.
- Пробу с саралазином. Если у человека вазоренальная гипертензия, то это вещество блокирует ангиотензин и снижает давление на 80%.
- Лабораторные исследования для определения активности ренина в венозной крови.
- Биопсию почки. Пункция необходима только в тех случаях, когда другими методами поставить диагноз не удалось.
Характерным признаком является наличие при выслушивании надпочечного систолического шума.
Лечение
Реноваскулярная артериальная гипертензия лечится комплексно. Цель терапии – снизить риск развития патологий сердечно-сосудистой системы, нормализовать АД и предотвратить почечную недостаточность.
Медикаментозная терапия
Лечение гипертензии начинают с диеты для корректировки липидного и углеводного обмена и сокращения потребления соли. Больной обязательно должен бросить курить.
Почечная артериальная гипертензия лечится следующими препаратами:
- ингибиторами ангиотензинпревращающего фермента и блокаторами ангиотензиновых рецепторов. Вначале развития болезни они эффективны в большинстве случаев. Но в случае двустороннего стеноза почечной артерии препараты могут нарушить почечную гемодинамику, что проявится замедлением кровотока, снижением давления в капиллярах. Обязательно во время лечения этими препаратами должны контролировать уровень калия и креатинина;
- блокаторами медленных кальциевых каналов. Они также способствуют снижению АД, замедляют процесс формирования холестериновых бляшек и не вызывают метаболических нарушений. Препараты можно назначать во всех случаях реноваскулярной гипертензии, поэтому их используют в качестве медикаментов первого ряда;
- бета-адреноблокаторами;
- диуретиками;
- альфа-адреноблокаторами;
- агонистами имидазолиновых рецепторов.
Тяжелая форма реноваскулярной гипертензии лечится сразу четырьмя препаратами в максимальных дозах.
Если стеноз сосудов почек возник на фоне атеросклероза, то назначают еще препараты для снижения уровня холестерина.
Хирургические методы
Если диета и медикаменты не принесли никаких результатов, то прибегают к хирургическому лечению. Специалисты утверждают, что в отличие от операции, медикаментозная терапия часто вызывает побочные реакции в связи с неблагоприятным лекарственным взаимодействием и требует больших денежных затрат.
Во время оперативного вмешательства могут полностью восстановить проходимость сосудов и сформировать адекватный кровоток. Но это не всегда дает положительные результаты. Чаще всего используют такие хирургические методики:
- Чрезкожную баллонную ангиопластику. В ходе процедуры с помощью катетера, снабженного баллончиком, расправляют стенозированный участок сосуда. Доступ открывается через бедренные артерии. Преимущества методики в том, что при ней не нужен общий наркоз и объем вмешательства меньший. Но могут возникать осложнения в виде разрыва сосуда, сильного кровотечения, хотя это происходит не часто.
- Открытую ангиопластику. В ходе процедуры удаляют атеросклеротические бляшки и пораженный участок артерии, а также проводят его реконструкцию с использованием собственных сосудов или протезов. Плюсы процедуры в том, что сосуд можно полностью реконструировать, устранить турбулентность кровотока, удалить отложения, которые способствуют воспалению. Но операция опасна для людей пожилого возраста, так как может вызывать сердечно-сосудистые осложнения, кровотечение, гиповолемию.
Каким методом лечить патологии сосудов при реноваскулярной гипертензии решают в зависимости от причины стеноза, особенностей его развития и индивидуальных особенностей организма.
Молодым пациентам могут провести радикальное лечение и полностью восстановить артериальное давление, что позволит отменить антигипертензивные препараты. Такого результата добиваются чрезкожной баллонной ангиопластикой. Результаты лечения пожилых пациентов гораздо ниже, а осложнения возникают чаще.
 Если возникла ишемическая болезнь, то операцию проводят для того, чтобы сохранить функции пораженной почки. Процедура часто позволяет стабилизировать и улучшить состояние органа.
Если возникла ишемическая болезнь, то операцию проводят для того, чтобы сохранить функции пораженной почки. Процедура часто позволяет стабилизировать и улучшить состояние органа.
Но, если почки отличаются небольшими размерами, фильтрационная функция снизилась на протяжении длительного времени, и артериальная гипертензия протекает уже давно, то даже хирургическое вмешательство не поможет избежать хронической почечной недостаточности.
В тяжелых случаях реноваскулярной гипертензии, когда функции пораженного органа не удается восстановить, проводят нефрэктомию – удаление почки.
Прогноз
Болезнь характеризуется внезапным стойким повышением АД, которое в 60% случаев быстро вызывает ухудшение работы органов-мишеней и опасные для жизни патологии.
Если диагноз будет поставлен на ранних стадиях развития, то у более чем 80% пациентов болезнь удается полностью устранить. Хирургическое лечение и процесс восстановления после него занимают до трех месяцев.
Возможные осложнения
В результате реноваскулярной гипертензии могут возникать серьезные осложнения в виде:
- инфаркта миокарда;
- инсульта;
- почечной недостаточности;
- энцефалопатии.
Патологию можно назвать редкой, так как она развивается только у двух процентов больных гипертензией. В 80% случаев она возникает у людей 40 лет вследствие атеросклероза. В более молодом возрасте проблему вызывает фибромускулярная гиперплазия сосудов.
Жизнь после операции и профилактика
После операции необходимо придерживаться рекомендаций по поводу профилактики реноваскулярной гипертензии. В первую очередь больной должен правильно питаться и вести здоровый образ жизни. Это нужно делать не только после лечения, но и для того, чтобы предотвратить развитие патологии. Особенно если есть генетическая предрасположенность к проблеме.
 В рационе должны преобладать железосодержащие овощи, нежирное мясо. Важно избегать инфекционных заболеваний мочевыводящих путей. Особенно это касается женщин в период беременности, так как при этом почки ослаблены, и могут возникнуть проблемы с сосудами.
В рационе должны преобладать железосодержащие овощи, нежирное мясо. Важно избегать инфекционных заболеваний мочевыводящих путей. Особенно это касается женщин в период беременности, так как при этом почки ослаблены, и могут возникнуть проблемы с сосудами.
Если появились первые симптомы повышения артериального давления, необходимо обратиться к врачу и пройти подробное обследование. Это позволит вовремя обнаружить причину патологии и устранить ее.
Необходимо также полностью отказаться от курения, употребления наркотических веществ и спиртных напитков.
Нарушение кровотока в артериях вследствие высокого давления является очень опасным. Часто это приводит к развитию серьезных сердечно-сосудистых патологий, в том числе инфаркта.
На сегодняшний день медицина развивается бешеными темпами. Благодаря новым терапевтическим методикам можно повлиять на ход операции и снизить риск осложнений. Успех лечения зависит от того, на какой стадии был поставлен диагноз.





Последнее обследование показало плохие результаты. Сейчас прохожу лечение.