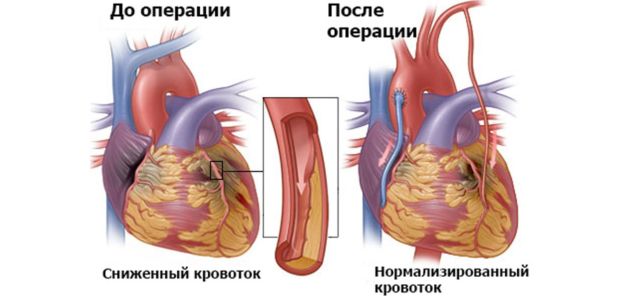
По данным медиков, кардиологические болезни поражают все более молодых людей. Шунтирование сердца после инфаркта — это надежный шанс для больного на излечение от финальной стадии инфаркта или ишемической болезни. Своевременное шунтирование при и после приступа продлит жизнь пациента на годы. Суть операции — создать дополнительное сообщение между сосудами, чтобы восстановился нормальный кровоток в сердце, нарушения в котором и являются причиной сердечных патологий.
Кому показана и противопоказана процедура?
Шунтирование после инфаркта миокарда показано:
- при экстренной ситуации;
- когда длительная терапия медицинскими препаратами не принесла ожидаемых результатов.
Врач рассматривает каждого пациента индивидуально, как и причины, которые привели к такой необходимости. Ведь шунтирование после инфаркта миокарда призвано наладить общий кровоток, обходя зону некроза. Для этого используют шунт, который и сформирует это ответвление. Аортокоронарный кровоток нормализуется, что снижает риск повторного возникновения патологии.
Важно! Оптимальное время для экстренного шунтирования при инфаркте — 6 часов после него, но в жизни так получается не всегда, поэтому медики считают допустимым ее проведение в течение 15 часов после приступа.
Коронарное шунтирование после инфаркта миокарда противопоказано в следующих случаях:
- при наличии сопутствующих патологий, таких как рак, сильное воспаление, конечная стадия цирроза, анемия, нестабильный сахарный диабет;
- несколько артерий или дистальное русло тотально поражены склерозом;
- кардинальные изменения мышцы сердца, как множественное рубцевание, аневризмы, сердечная недостаточность 3–4 степени.
Если все указанные патологии будут устранены, и состояние больного придет в норму, то допускается проведение шунтирования. Некоторые патологии излечить невозможно.
Важно! Возраст больного не считается противопоказанием, т. к. главное – его физическое состояние. Но младенцы и пожилые люди в возрасте от 62 лет входят в группу риска.
АКШ: виды
Чаще всего для создания аортокоронарного шунта используют артерию грудины, которая способна долгое время выполнять возложенные на нее функции, не поражаясь атеросклерозом. Иногда шунты делают из лучевой артерии или большой бедренной вены.
Операцию проводят под общим наркозом, т. к. сердце в это время открыто, а процедура может длиться от 4 до 6 часов. Аортальное шунтирование бывает одиночным, двойным, тройным, и зависит это от количества артерий, подлежащих восстановлению. У врачей в распоряжении несколько видов процедуры:
- С остановкой сердца и подключением аппарата искусственного кровообращения.
- С работающим сердцем, но на это способны единицы врачей, ведь тут нужен невероятный опыт, умения и выдержка.
- Малоинвазивный способ, самый часто используемый, т. к. время процедуры меньше, как и негативные последствия.
Подготовка
Случается экстренное, срочное и плановое шунтирование. В первых двух случаях как таковая подготовка отсутствует. А вот для плановой операции от больного необходимо соблюдение следующих врачебных требований:
- За пару суток до процедуры отказаться от алкоголя, питаться умеренно, не перезагружая организм.
- За 6–8 часов сделать клизму и не принимать пищу.
- Область разреза стоит побрить, смазать обеззараживающим средством.
- Не волноваться, если это невозможно, то выпить успокоительное, прописанное врачом.
Помимо этого, пациент проходит полное обследование коронарографии, УЗИ и ЭКГ, со сдачей крови и мочи на анализы.
Операция
Сколько будет длиться процедура зависит и от общего состояния больного, и от его переживаний. Поэтому врачи дают седативный препарат как минимум за час до процедуры. В операционном блоке больной ложится на стол и ему делают общий наркоз.
 Во время всей процедуры персонал и врач строго следят за жизненно важными показателями: давлением, работой сердца (при шунтировании без его остановки), дыханием, газообменом. После того как наркоз подействует, врач вскроет грудину и остановит работу сердца с одновременным подключением пациента к аппарату искусственной перекачки крови.
Во время всей процедуры персонал и врач строго следят за жизненно важными показателями: давлением, работой сердца (при шунтировании без его остановки), дыханием, газообменом. После того как наркоз подействует, врач вскроет грудину и остановит работу сердца с одновременным подключением пациента к аппарату искусственной перекачки крови.
В положенное место устанавливается шунт, а при необходимости могут сразу провести и стентирование. Врач восстановит работу сердца, наложит швы и установит дренаж.
Для малоинвазивного вида шунтирования после инфаркта аппарат искусственного дыхания могут и не использовать. Но с ним кровопотеря меньше, а также снижается риск инфекционного заражения. В стационаре пациент после него будет не более 10 дней.
Восстановление максимально быстрое. Проводят процедуру в основном на передних сосудах, не затрагивая задние, т. к. к ним сложнее добраться через ключевой разрез.
Реабилитация
В зависимости от того как прошла операция, больного отправляют либо в реанимационное отделение, либо в интенсивную терапию. Это старт первичного реабилитационного периода, длящегося от недели до 10 дней. В это время сердце и легкие начинают нормально функционировать после вмешательства.
Переведя пациента в общую палату, ему назначают постепенное увеличение физической нагрузки от легких прогулок по палате до подъема по ступенькам.
Важно! Первичный реабилитационный период заканчивается после прохождения теста больным, который назначают через 60–90 дней после операции. Если пациент не имеет изменений на ЭКГ, и у него ничего не болит, то тест сдан.
Затягивание швов
Обширный инфаркт оставляет много последствий. После шунтирования грудную клетку пациента будет «украшать» огромный шов. Но это низкая цена за то, что сосудистая система сердца придет в норму. Чтобы шов быстрее зажил, больному делают ежедневные перевязки, обработку антисептическими препаратами. Снимут их на 10–12 день, и еще пару суток посещение душа будет под запретом.
Кости грудины
Костные ткани всегда заживают дольше мягких, поэтому после шунтирования на это может понадобиться до полугода. Для ускорения процесса зону заживления нужно не тревожить, обеспечивая ей покой. Даже резкое движение или рывок, разорвут шов, поэтому врачи настаивают на ношении больным специального корсета.
Стабилизация дыхания
Восстановление нормального дыхания после операции важно, поэтому пациенту необходимо делать специальную зарядку.
 Контроль за здоровьем должен быть отменным, чтобы не простудиться и не подвергнуть нагрузке всю дыхательную систему. Питание требуется своевременное и полноценное.
Контроль за здоровьем должен быть отменным, чтобы не простудиться и не подвергнуть нагрузке всю дыхательную систему. Питание требуется своевременное и полноценное.
Иногда возникает беспричинный кашель, который нормален для проведенной процедуры. Облегчить его можно легким нажатием на грудную клетку.
Физические нагрузки
Они должны быть постепенными и возрастающими. Постепенно вся симптоматика инфаркта пройдет. Организм восстановится, и больной будет не только лучше себя чувствовать, но и его физические возможности изменятся. Начинать нужно с прогулки по коридору, постепенно доводя нагрузки до обычного состояния. В конце реабилитации пациенту стоит заняться спортивной ходьбой или легким бегом трусцой.
Санатории
На выписке из больницы реабилитационные мероприятия не заканчиваются. Дальше пациенту нужно продолжить их в специальном санатории. Там будут проведены восстановительные и терапевтические процедуры, которые усилят эффективность шунтирования и полностью ликвидируют последствия инфаркта, укрепят сосуды, улучшат самочувствие. Обычно вернуться к полноценной жизни можно через 3 месяца после шунтирования.
Возможные осложнения
Обычно такие процедуры выполняют высококвалифицированные специалисты, поэтому глобальных осложнений не бывает. Но если уход за раной будет плохим, то она может воспалиться или даже открыться, что приведет к кровотечению.
 Оно вызывает жар, слабость, боли в грудине, ломоту в суставах, аритмию. После операции организм сильно ослаблен.
Оно вызывает жар, слабость, боли в грудине, ломоту в суставах, аритмию. После операции организм сильно ослаблен.
Кровопотеря в процессе процедуры способствует развитию анемии, поэтому кровотечение после операции может быть опасным. Врачи прописывают железосодержащие препараты.
Крайне редко шунтирование сердца приводит к таким осложнениям:
- инсульту;
- тромбозу;
- неправильному сращиванию костей грудной клетки;
- почечной недостаточности;
- повторному инфаркту;
- остаточным болям в зоне шва;
- постперфузионному легочному осложнению.
Все эти последствия чаще возникают как результат дооперационного здоровья больного. Также в группе риска люди с избыточным весом, курящие, злоупотребляющие алкоголем, страдающие повышенным артериальным давлением, сахарным диабетом, атеросклерозом. Немаловажно и отношение больного к реабилитации.
Безответственное поведение приводит к осложнениям. Игнорирование врачебных рекомендаций, избыток физических нагрузок или их отсутствие, отказ от медикаментов провоцируют серьезные осложнения и повторный инфаркт.
Эффективность операции
Правильно проведенная процедура приводит к:
- нормализации сердечного кровотока и питания миокарда;
- устранению приступов стенокардии;
- уменьшению риска повторного инфаркта;
- восстановлению трудоспособности;
- улучшению самочувствия;
- увеличению физической нагрузки;
- повышению продолжительности жизни;
- уменьшению риска внезапного летального исхода;
- укреплению стенок сосудов;
- прекращению лекарственной терапии, кроме необходимых для реабилитации препаратов.
АКШ позволяет вернуться пациенту к обычной, полноценной жизни. Важно будет все время соблюдать определенный рацион и вести здоровый образ жизни, чтобы исключить рецидив. Нужно полностью отказаться от табака, алкоголь пить крайне ограниченно и в малых количествах.
Интересно! У 70% пациентов после шунтирования патология полностью проходит, у 85% исключена повторная закупорка сосудов, даже по задней стенке. Каждый третий пациент чувствует себя лучше после шунтирования. Средний срок службы шунта — 10 лет.
Сколько стоит?
Стоить такая операция дешево не может, т. к. это сложная процедура, которую в силах выполнить только высококвалифицированный кардиохирург с бригадой опытных помощников. На цену влияет:
- сложность процедуры;
- ее вид;
- количество шунтов;
- стоимостью препаратов и оборудования;
- длительность и качество реабилитации;
- условия клиники, ее престиж.
 В среднем московские клиники проводят шунтирование за 150 000—500 000 рублей. Заграницей стоимость процедуры дороже, например, в Израиле или ФРГ цена стартует от 800 000 рублей и выше. Услуги обычного кардиологического центра стоят дешевле, чем частной клиники.
В среднем московские клиники проводят шунтирование за 150 000—500 000 рублей. Заграницей стоимость процедуры дороже, например, в Израиле или ФРГ цена стартует от 800 000 рублей и выше. Услуги обычного кардиологического центра стоят дешевле, чем частной клиники.
Провести шунтирование могут и полностью бесплатно для пациента, по квоте. За нее платит Фонд социального страхования, а проводит областной кардиолог, городской хирург или специалист кардиоцентра по месту жительства.
Если подходящих специалистов в городе нет, пациенту нужно обратиться в больницу за справкой о том, что в ней не могут провести эту операцию.
Документ подписывает главврач. Если пациент попадает в льготную категорию и не подписывал отказ от услуг ФСС, то дорогу до места проведения процедуры и назад также оплачивает фонд. После рассмотрения документов больного на комиссии субъекта РФ, ему оформляют талон ВМП. Материалы рассмотрения направляют в столицу, где будет проведен отбор больных для высокотехнологичной медицинской помощи. О дате его уведомят письменно.




Моей маме делали такую операцию и всех тонкостей я не знала, до текущего момента времени. Сейчас понимаю, насколько это было сложно, и благодарна врачам за профессионализм.